每搏输出量的控制
作者: 医知苑
最后更新时间: 2024-04-29
作者: 医知苑
最后更新时间: 2024-04-29
心输出量定义为每搏输出量乘以心率。因此,心输出量受到每搏输出量的影响。
它受到舒张期心脏充盈程度和收缩期血液排出难易程度的影响。本文将探讨每搏输出量的组成部分、其调节方式以及斯塔林定律。
每搏输出量
每搏输出量定义为舒张末期容积 (EDV)(舒张末期心脏中的血液容量)与收缩末期容积 (ESV)(收缩末期心脏中剩余的容量)之间的差值。简而言之,每搏输出量是每次心跳排出的血液量。
因此,每搏输出量的控制与心脏充盈量和心脏将血液泵入动脉的能力直接相关。
影响每搏输出量的因素
有几个因素会影响每搏输出量:中心静脉压 (CVP) 和总外周阻力 (TPR)。
中心静脉压 (CVP)
CVP 是腔静脉进入右心房时的血压。它反映了返回心脏的血液量,以及心脏泵回动脉的血液量。 CVP 的变化会导致每搏输出量的变化。 CVP 越大,每搏输出量越大,直至某一点。这主要有两个原因:
- 舒张期更多的血液进入心脏,导致舒张末期容积 (EDV)增加
- 根据斯塔林定律,心脏充盈增加会导致心室收缩增加,从而导致收缩末期容积 (ESV)减少
中心静脉压增加导致舒张充盈压增加和肌细胞拉伸。这也称为前负荷,因此可以说中心静脉压增加会增加前负荷。
总外周电阻 (TPR)
TPR 是血液流经动脉时必须克服的动脉压力,因此决定了心脏排出血液的难易程度。这也称为后载。
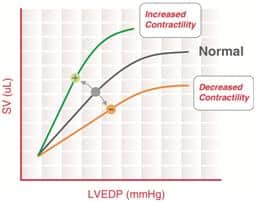
斯塔林定律
斯塔林定律指出:心室填充得越多,心室收缩越强,因此每搏输出量越大。因此,中心静脉压的升高将自动导致每搏输出量增加。这是因为,随着心室的填充和伸展,它会为肌动蛋白-肌球蛋白跨桥的形成创造更多的重叠区域,从而产生更大的收缩力。然而,随着越来越多的过桥形成,将会发生更多的过桥循环,这需要大量的能量。
这是基于这样的原理:肌纤维可以施加的收缩力取决于它被拉伸的程度。存在一个最佳的肌纤维长度,在该长度处发生最有力的收缩。然而,当肌纤维长度高于此值时,纤维不能更多地重叠,并且可能最终变得过度拉伸。因此,当填充压力(预载)过高时,就会超过最佳纤维长度,导致收缩性和每搏输出量下降。
Starling 曲线将每搏输出量与静脉压联系起来,斜率定义了心室的收缩力。
每搏输出量的自主调节
每搏输出量也由自主神经系统控制。它具有交感神经和副交感神经(迷走神经)神经支配,可增加或减少心率和收缩力(正性肌力)。交感神经系统通过 B 1肾上腺素受体起作用并增加收缩力(正性肌力作用)。副交感神经系统通过毒蕈碱 (M 2 ) 受体发挥作用并降低收缩力(负性肌力作用)。
自主控制由脑干中的延髓调节。它接收来自位于颈动脉窦、主动脉弓和颈动脉体的外周和中枢压力感受器以及化学感受器的感觉输入。这样可以快速控制总外周阻力(TPR)和血压。
TPR 随着血管收缩而增加,并增加动脉血压。因此,这使得心脏难以将血液排入动脉,从而减少每搏输出量。
临床相关性 -休克
休克被定义为导致血流不足、组织灌注氧合减少以及随后的缺血的急性病症。这可能是由以下几个原因造成的:
- 心源性 休克——在这种情况下,CVP 可能正常或升高。这意味着心脏能够充满血液,但无法有效地泵血。这会导致动脉血压急剧下降。这会减少组织灌注,对于冠状动脉来说,会加剧心肌缺血。
- 机械性/阻塞性 休克– 在心脏压塞或缩窄性心包炎中,血液或液体在心包腔内积聚。这限制了心脏的填充。这导致中心静脉压高和动脉血压低。然而,由于心脏仍在尝试跳动,电活动仍然正常。
- 低血容量性 休克– 失去 20% 或更多的身体循环血量可导致低血容量性休克。这可能是由于直接失血(例如通过胃肠道)或由于腹泻或呕吐导致的体液流失所致。血量减少会降低动脉血压并损害器官灌注。
- 分布性休克——在脓毒症、过敏反应和脊髓损伤的情况下,由于广泛的血管舒张,血流量(从而血压)下降。这种血管舒张是由于作为炎症反应一部分的细胞因子释放或由于交感神经支配的丧失而发生的。
典型症状包括心动过速、呼吸快而浅以及低血压,但根据病因不同,症状可能略有不同。治疗通常是支持性的,包括液体复苏、升压药和根本原因的治疗。